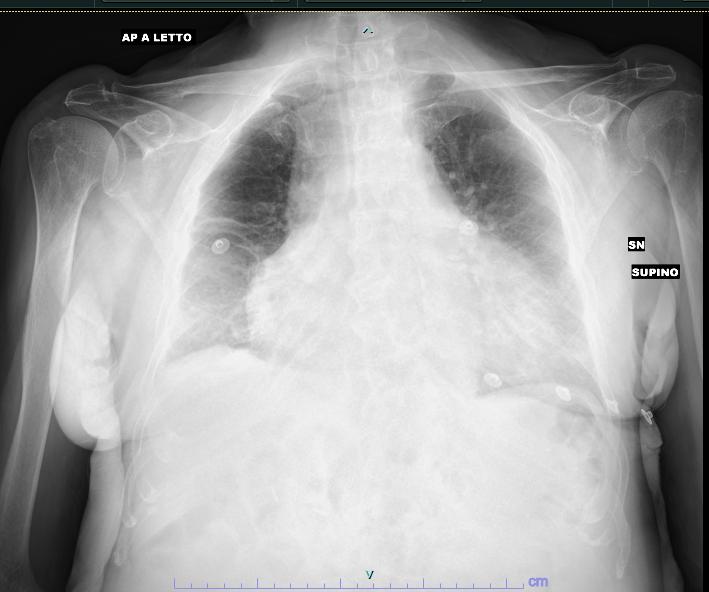
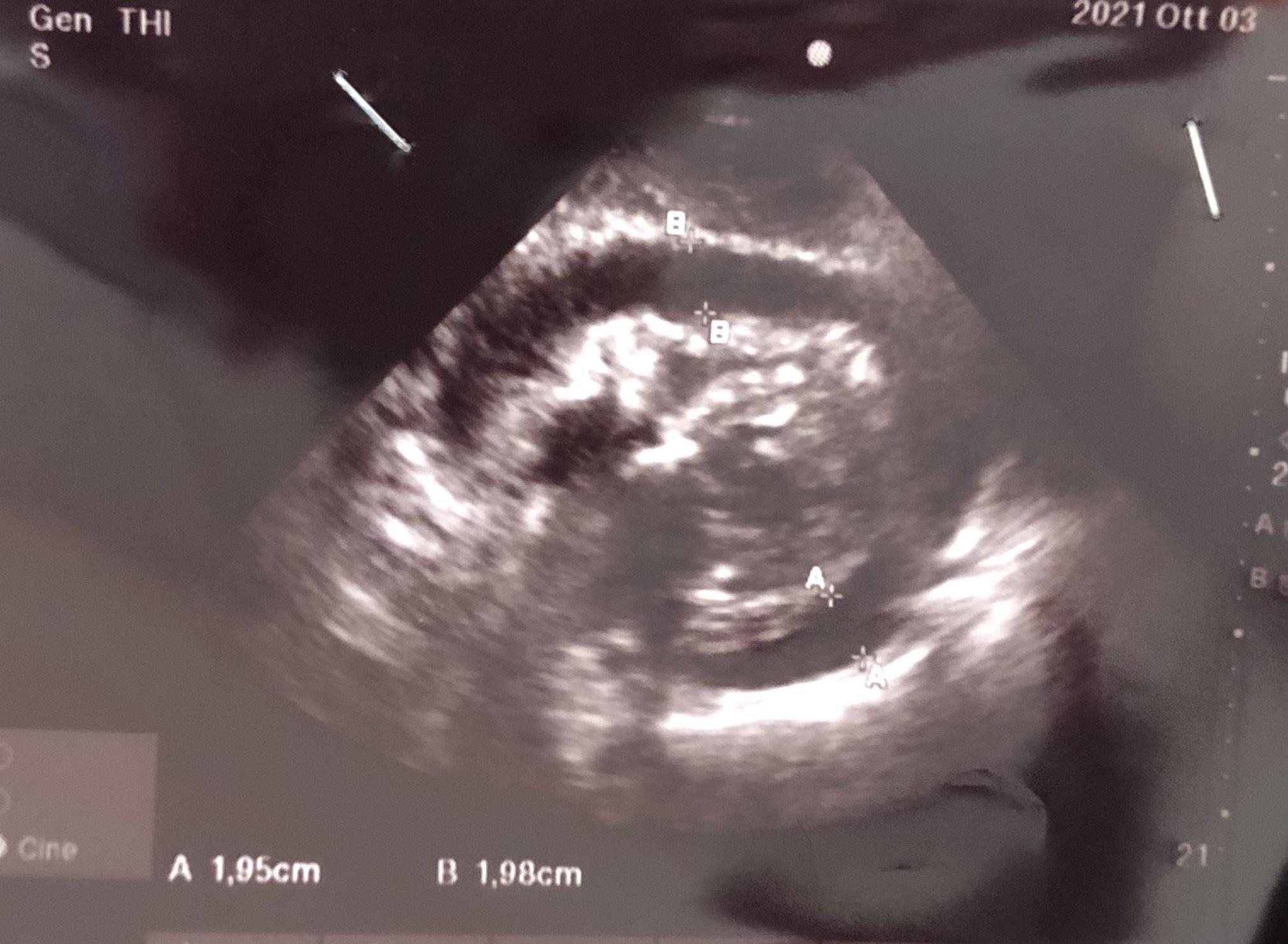
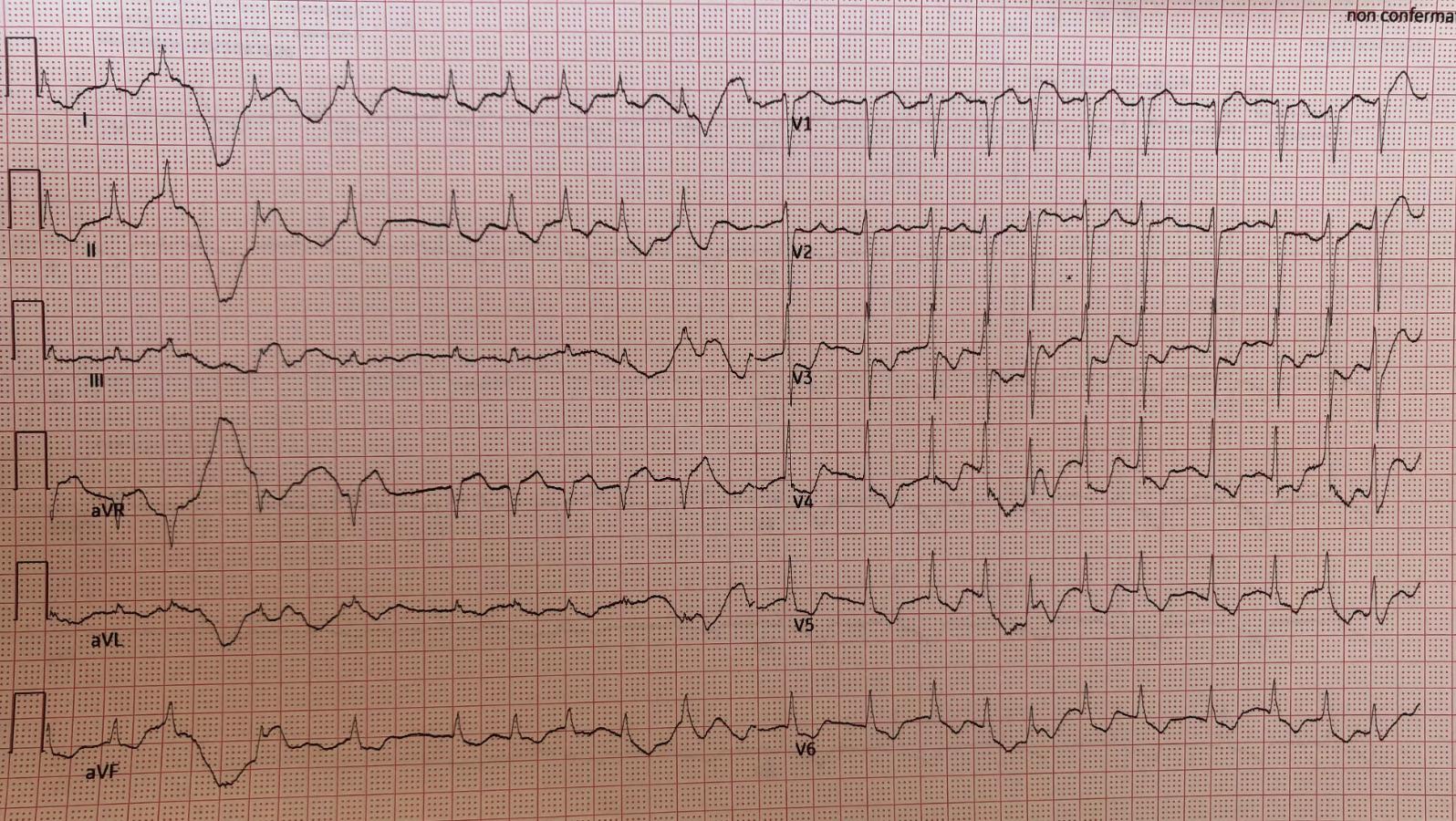
Il tamponamento cardiaco è considerato tradizionalmente un diagnosi clinica, ci sono però versamenti pretamponanti che si presentano senza segni di shock cardiogeno, in tal caso puo’ risultare complesso determinare quale paziente debba essere sottoposto a pericardiocentesi e con quali tempistiche. Il caso clinico riguarda una donna di 90 anni che giunge in Pronto Soccorso per dispnea da sforzo. All’arrivo PA 150/90 mmhg, FC 70 bpm. All’RX torace allargamento della silhouette cardiaca (fig 1). All’ecocardiogramma presenza di versamento pericardico circonferenziale di 2 centimetri con segni di compressione delle sezioni destre (fig 2). Ricoverata in UTIC, degenza complicata da insorgenza di fibrillazione atriale ad elevata risposta ventricolare (fig 3) ed immediata comparsa di shock cardiogeno (PA 70/40 mmHg, tachipnea, alterazione della stato mentale). Procediamo a cardioversione elettrica d’emergenza, efficace nel ripristino del ritmo sinusale con pressochè immediata recidiva aritmica; pertanto sottoponiamo la paziente a pericardiocentesi, con regressione del quadro di shock dopo aspirazione di pochi cc di liquido pericardico siero-ematico ( totale 750 cc); ripristino del ritmo sinusale dopo la procedura. Escluse problematiche neoplastiche, agli esami ematici positività IgM per influenza A e B. Successiva degenza non ulteriormente complicata, dimessa a domicilio, in ritmo sinusale, con follow up finora negativo. Questo caso clinico pone il quesito sull’indicazione e sulla tempistica della pericardiocentesi in quanto al ricovero ci siamo trovati di fronte ad un versamento pericardico con segni ecografici di compressione delle sezioni destre, ma in assenza di segni clinici di shock cardiogeno/ triade di Beck. Vista l’evoluzione clinica avremmo dovuto sottoporre la paziente a pericardiocentesi già all’ingresso in condizioni di stabilità emodinamica? Interessante in letteratura l’indice di punteggio proposto da Halpern al. e da un position statement dell’ESC che serve ad identificare i pazienti da sottoporre a pericardiocentesi urgente basandosi non solo su fattori clinici, ma anche sulla valutazione di imaging. Il total score del nostro caso sarebbe stato indicativo per una pericardiocentesi immediata. Sarebbe a nostro avviso estremamente utile la formulazione di un sistema di triage dei pazienti con versamento pericardico e stabilità emodinamica che possa essere attuato routinariamente nella pratica clinica.